LA LUXATION DU GENOU
Correspondance :
Docteur Christophe BURES
Clinique Internationale du Parc Monceau
21, , rue de Chazelles - 75 017 - Paris
Rendez-vous tous les mardis et vendredis matin
Téléphone (33) 01.48.88.25.25
Courriel : christophe.bures@clinique-monceau.com
Introduction
L'inquiétude qui s'empare du chirurgien confronté à une luxation du genou est légitime. Ces lésions cumulent les difficultés rapportées dans la chirurgie du ligament croisé antérieur et celle observée dans la chirurgie du ligament croisé postérieur. Nos efforts doivent porter sur la compréhension des mécanismes lésionnels. Nous en sommes encore aux principes thérapeutiques . De façon assez surprenante ces lésions gravissimes s'accompagnent souvent d'une relative bonne cicatrisation des structures périphériques pour peu que cette cicatrisation soit correctement orientée.
Le résultat, souvent présumé, annoncé catastrophique, est finalement acceptable et accepté fonctionnellement par le patient qui a fait le deuil de certaines performances sportives. Les progrès attendus dans les année à venir sont immenses et les équipes rompues à la chirurgie du genou doivent y travailler. Pour beaucoup d'entre nous, reconnaître les complications notamment vasculaires, et savoir correctement réduire et immobiliser reste à ce jour l'objectif essentiel.
Mots clés : Genou/Luxation/Lésion bicroisée/Pentade
Abstract
Knee dislocation
Knee dislocation is a surgical challenge for all surgeons. The treatment of these lesions assoicates the difficulty of both cruciate ligament surgery. It is necessary to enderstand injury mechanism to know associated lesions and porpose a consensual surgical treatment. Healing soft tissue is the rule, particularly when articular rotaional center takes a good place after correction of posterior tibial translation. Functiona outcome is satisfactory for patients who have resigned themselves to give up high-demande sports.
Diagnosis of vascular trauma, and an appropriate réduction and immobilization are essential. Surgical procedure must be performed after testing under anaesthésia and angio-MRI.
Keywords : Knee/knee dislocation/Bicruciate lesion
Forme anatomo-clinique des lésions bicroisées, la luxation du genou se traduit par une perte de contact compète entre les deux surfaces articulaires induite par l'énergie cinétique du traumatisme source d'un important déplacement. Elles sont rares, comme en témoigne le faible nombre de publications sur ce sujet, orientées le plus souvent sur les complications vasculo-nerveuses, apanage des luxations (1, 2, 3). Les lésions observées, l'évolution arthrogène ou les résultats des traitements mis en oeuvre ne sont jamais étudiés en détail, et aucun consensus thérapeutique n'existe.
L'étude multicentrique que nous avons réalisée lors du symposium de L'European Society of Sport traumatology, Knee surgery and Arthroscopy (ESSKA) en 1998, bien que criticable sur le plan de la méthodologie, a permis d'en colliger 273 cas sur 10 centres spécialisés, constituant une base de données fondamentales. Celle-ci nous a permis d'établir une nouvelle classification et d'en tirer des applications thérapeutiques pratiques.
Fréquence
L'incidence des luxations du genou est faible, HOOVER (4) l'estime entre 0,001% et 0,013%. Il semble néanmoins que cette incidence soit sous estimée devant le nombre de luxations spontanément réduites sur les lieux d'accident ou négligée en présence d'une urgence vitale qui passe au premier plan.
Epidémiologie
L'âge de survenue intéresse le plus souvent la 4ème décade et, dans les séries, les patients ont une activité intense ou un mode de vie actif.
Le sexe ratio est 4 hommes pour 1 femme, prédominance commune à toutes les séries.
L'étiologie dominante est représentée par les accidents de la route (1 fois sur 2), en particulier les accidents de moto, traumatismes violents à haute énergie, expliquant la fréquence des lésions associées et la difficulté d'identifier les mécanismes lésionnels avec précision (2).
Il faut insiter sur la possibilité de lésion bicroisée pour des mécanismes moins violents (13% pour KENDALL (5), 5% pour DENNIS (6), identiques à ceux des triades. Les accidents de sport à basse énergie ne sont pas rares (7). Les accidents du travail (agriculteurs, bucherons...) génèrent des lésions cutanées plus importantes , secondaires à des traumatismes appuyés ou parfois à des enroulements, mais aussi des lésions vasculaires gravissimes avec hémoragie extériorisée. La fréquence des complication artérielles rencontrées à basse énergie atteint 4,5% (8,9)
Lésions ligamentaires et classification
Les dénominations et classifications des lésions bicroisées ne répondent à aucun consensus international et nous proposons ci-essous une nouvelle classification (fig. n° 19) qui est le fruit de l'étude lésionnelle de cette série. Les lésions bicroisées n'induisent pas toujours une luxation et une luxation peut parfois s'observer avec la lésion d'un seul ligament croisé (8,9), ce qui reste à être démontré.
Les lésions ligamentaires périphériques sont inconstantes et de nature variable (décollement capsulopérosté, ou rupture transligamentaire, ou avulsion), et nous le verrons, elle conditionnent les voies d'abord.
Le testing ligamentaire sous anesthésie et l'IRM performante pour le diagnostic lésionnel des atteintes capsulo-ligamentaires (10, 11, 12) et vasculaire lorsqu'elle est couplée à l'angiographie, sont systèmatiques dans notre pratique quotidienne, et permettent de classifier la luxation à l'issue du bilan lésionnel.
Si les lésions du pivot central sont la règle, on observe plusieurs types de lésions périphériques au potentiel de cicatrisation lui aussi bien différent.
- Le bâillement correspond à une rupture ligamentaire dont la cicatrisation en bonne place nécessite au moins la conservation ou la restitution du centre instantané de rotation, c'est à dire la correction de la translation tibiale postérieure induite par la rupture du ligament croisé postérieur (LCP).
- Le décollement (figure n° 20) traduit une désinsertion capsulo-périostée de la métaphyse vers la diaphyse, en respectant la continuité capsuloligamentaire. La cicatrisation, après réduction, est de règle sans laxité frontale résiduelle, mais pouvant fixer un tiroir postérieur non corrigé.
Ainsi on distingue :
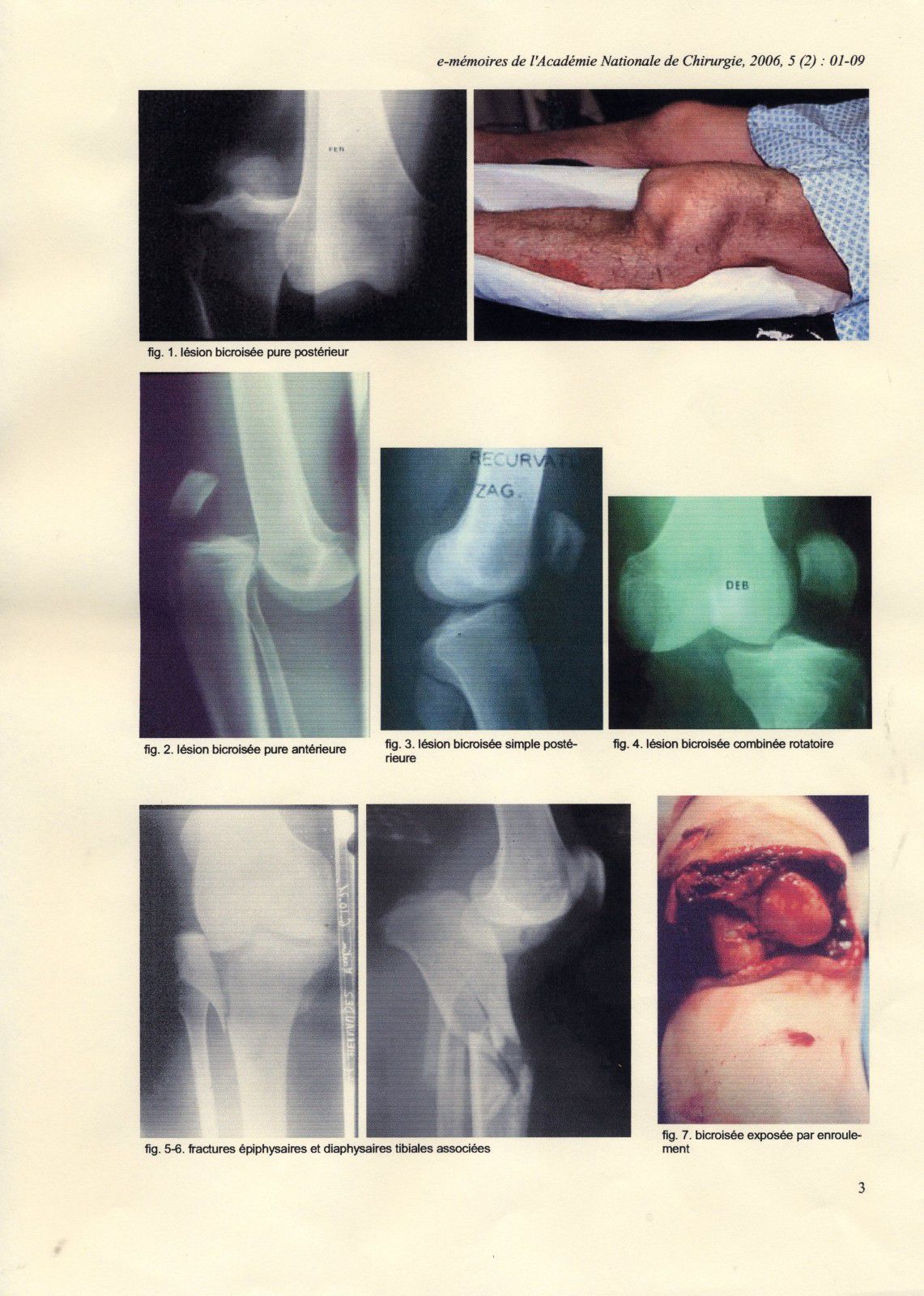
Les lésions bicroisées simples (anciennes pentades) associant une atteinte bicroisée et une atteinte par bâillement d'un seul plan périphérique : bicroisée simple médiale en cas de bâillement du plan médial (pentade interne), bicroisée simple latérale en cas de bâillement du plan latéral (pentade externe), bicroisée simple postérieure (figure n° 3) en cas de bâillement du plan postérieur (pendate postérieure avec hyper extension).
Les lésions bicroisées combinées où les lésions périphériques comportent au moins une lésion par bâillement.
- interne avec lésions externe par décollement (luxation externe)
- externe avec lésion interne par décollement (luxation interne)
- complexe (figure n° 4) avec une lésion interne et externe par bâillement associant une atteinte bicroisée avec une atteinte des plans périphériques ligamentaires médial et létéral (luxation rotatoire)
les lésions bicroisées pures (figures n°1 et n°2) où les lésions périphériques internes et externes se font uniquement par décollement, avec un excellent pronostic sur la cicatrisation périphérique (luxation antérieures et postérieures)
Complications
Les complications sont l'apanage des bicroisées combinées ou des bicroisées pures, mais peuvent aussi s'observer dans les bicroisées simples, notamment les bicroisées externes. Les deux principales complications, artérielles et nerveuses, sont abondamment décrites dans la littérature (1, 13, 14, 15, 16). Elles sont redoutées et redoutables.
les complications artérielles font toute la gravité des luxations. Fréquentes (11% à 88%), elle ont un taux d'amputation très varialbe, fonction du délai de revascularisation et des lésions assoiciées (0% à 66%). La fréquence et la gravité des lésions artérielles imposent leur recherche face à toutes lésion bicroisée par la clinique (signe de la tétrade de Griffith voire hématome plusatile de Bloom) mais aussi systématiquement par l'artériographie (figure) n° 15) car des lésions par flap intimal à pouls perçu peuvent se révéler tardivement (10% à 30% d'atteinte poplité. En cas d'ischémie avérée, l'artériographie doit être envisagée sur table opératoire afin de diminuer les pertes de temps.
Enfin, aucune étude, ni celle de l'ESSKA, n'apporte d'information sur les complications thromboemboliques, tous s'accordent à dire qu'il faut les dépister avant un traitement chirurgical, et que leur fréquence est élevée.
Quant au traitement, il doit être confié si possible au chirurgien vasculaire pour une réparation ou un pontage dans des délais brefs, le taux d'amputation passant de 86% à 6% si le traitement est réalisé avant 6 heures (1)
Les complications nerveuses sont fréquentes (9% à 18%) plus fréquentes (30%) au décours des lésions bicroisées pures antérieures ou combinées internes. On retrouve également 12% de lésions du nerf sciatique poplité externe (SPE ou nerf péronier) lors de mécanismes bicroisée simple externe. Les lésions du SPE sont situées plus souvent au niveau du condyle externe qu'au col du péroné (17).
Les lésions nerveuses étant des lésions par étirement l'abstention thérapeutique initiale est de règle. En absence de récupération, suivie cliniquement par le signe de Tinel plutôt que par EMG selon SEDEL (18, 19), la greffe s'impose ne coupant pas les ponts à un transfert tendieneux palliatif, qui pourra être réalisé sans greffe préalable si la perte de substance nerveuse est supérieure à 20 cm. Cet auteur a revu 16 greffes, à 32 mois de recul, pour une perte de substance moyenne de 13 cm,obtenant 37,5% seulement de bons résultats, en particulier pour des pertes de substance inférieures à 6 cm.
Nous insistons sur la fréquence de l'association vasculo-nerveuse (41% des lésions nerveuses dans la série de l'ESSKA), l'atteinte neurologique devant faire rechercher une atteinte vasculaire infraclinique.
Les autres complications sont variées :
- les lésions osseuses sont fréquentes (15%) avec des fractures ostéochondrales des condyles ou des plateaux (figures n°5 et n°6). Une forme particulière décrite par H. Dejour doit être édifiée associant une fracture antérieure du plateau tibial en hyperextension, ce qui va permettre de limiter le déplacement, et l'ouverture postérieure (20): bicroisée postérieure. Les fractures de la tête du péroné ne sont pas rares (4 à 10%).
- Les lésions de l'appareil extenseur sont également fréquentes (10 à 21%) et peuvent intéresser le vaste interne et l'aileron interne en cas de luxation, ou peuvent interrompre la continuité du système extenseur (fracture de la rotule (4%), rupture du tendon quadricipital (1,5%), rupture du tendon rotuline (3,5%). Elles imposent un traitement chirurgical.
- Certaines lésions rares sont décrites dans la littérature comme l'incarcération de parties molles à l'origine de luxation irréductibles (tendons de la patte d'oie, condyle dans une boutonnière capsulaire) avec une invagination ou plicature en regard de l'interligne (21, 22, 23, 24).
La luxation ou exposée (figure n°7) survient dans des accidents à haute vélocité (accidents de la route) ou dans accidents agricoles. Elle nécessite une prise en charge d'urgence (25).
Conduite diagnostique
Genou luxé : Le diagnostic est évident (figure n°1), le déplacement du tibia déterminant le sens de la luxation. Ce n'est pas le cas le plus fréquent (seulement 17% des luxations ont nécessité une réduction lors de l'admission dans notre série de l'ESSKA). Outre l'appréciation de l'état cutané, c'est le bilan vasculo-nerveux qui doit primer. La réduction s'impose en urgence, sous anesthésie ce qui permet de réaliser un testing qualitatif, complété par des radiographies dynamiques et suivi d'une exploration vasculaire soit par artériographie soit idéalement par angio-IRM.
Le plus souvent (68% des cas dans notre série), le blessé se présente avec un gros genou suspect de lésion bicroisée, ce i impose la recherche de lésions associées, en particulier vasculaires, et de réaliser un examen en douceur paradoxalement peu douloureux. La laxité constante donne le genou Polichinelle, avec une laxité antéro-postérieure évidente majeure, dont il est difficile de faire la part de ce qui est antérieur et de ce qui est postérieur lors du tes de Lachman. La laxité périphérique est variable, importe pour les lésions par bâillement, négligeable pour les lésions par décollement habituellement identifiées par une translation frontale en extension (externe pour les décollements internes et interne pour les décollements externes) sans bâillement.
Parfois, on ne peut distinguer cliniquement une lésion bicroisée simple d'une lésion combinée (15% dans des cas dans notre série). Il faut avoir recours au bilan radiographique simple (déplacement, incarcération avec augmentation de la hauteur de l'interligne, lésions osseuses), dynamique (tiroir, bâillement, translation) sous anesthésie (radiographie 8 à 13) et oar l'IRM. L'évaluation de la laité doit rester qualitative.
L'exploration vasculaire est obligatoire, médico-légale, u fait de la fréquence et de la gravité des lésions artérielles.
Les principes thérapeutiques
Le traitement semble toujours controversé entre attitude conservatrice et geste chirurgical, DEDMOND (26). Quant au délai d'intervention, aucun consensus dans la littérature n'en détermine le moment idéal bien que la précocité permette la maîtrise de la correction.
a- les objectifs seront de :
- rétablir la congruence articulaire (traiter les fractures ostéochondrales et les lésions de l'appareil extenseur)
- corriger la translation tibiale postérieure, garante de la cicatrisation des formations périphériques en bonne position (dans le cas contraire, leur cicatrisation en position vicieuse va fixer le tiroir postérieur, expliquant l'échec des ligamentoplasties secondaires)
- éviter les déplacements secondaires (d'où l'intérêt de la réparation simultanée du ligament croisé postérieur (LCP) et des formations périphériques, voire des 2 ligaments croisés)
- récupérer une bonne mobilité
b- Le traitement conservateur ne trouve des indications qu'en cas de lésions associées graves (polytraumatisme), d'âge avancé du patient en absence de complications (ouverture cutanée, fractures ostéochondrales, lésions vasculaires) ou de compétences chrirugicales locales réduites. Il utilisera la plâtre ou l'attelle en extension, sauf dans le cas de mécanisme en hyperextension (luxation antérieure) où l'immobilisation devra se faire en flexion afin d'éviter le déplacement sos plâtre. L'immobilisation idéale se fait au point "séro" éventuellement fixé par une ou deux broches tibio fémorales pendant 6 semaines sans appui. Le fixateur externe est source de raideur résiduelle (adhérence) mais il est préconisé en présence de complications vasculo-nerveuses (radiographie n°16) ou cutanées, ainsi que chez le polytraumatisé chez qui l'urgence est ailleurs (abdominale, thoracique...). Les résultats sont très variables selon les séries, subjectivement comparables à celui du traitement chirurgical mais anatomiquement intérieur du fait d'une plus grande laxité résiduelle (26, 27)
e- Le traitement chirurgical, lorsqu'il est envisagé n'est pas consensuel. Si les sutures ont montré leur inefficacité, aucune autre technique n'est véritablement la panacée. Certains préconisent le traitement simultané des deux lgaments croisés, d'autres celui du LCP et des formations périphériques. Aucune publication ne prône la réparation première du ligament croisé antérieur (LCA) mais certains l'utilisent (13% dans notre étude).
SHAPIRO (28) et HARNER reconstruisent simultanément les deux ligaments croisés en utilisant des allogreffres, avec des résultats satisfaisants, technique non appliquée en France.

Toutes les séries de la littérature (26, 27) montrent que la difficulté réside dans la correction durable de la translation tibiale postérieure. Seule sa correction précoce et efficace autorise un bon résultat anatomique en repositionnant le centre rotatoire du genou et autorisant une cicatrisation en bonne place des structures périphériques. La série de l'ESSKA a permis de montrer que la double ligamentoplastie d'emblée était un bon moyen de corriger durablement la laxité mais au prix d'une raideur séquelaire.
La reconstruction chrirugicale pose plusieurs problèmes :
I- Quand opérer ?
Les meilleurs résultats anatomiques sont obtenus après un traitement ligamentaire précoce, idéalement après la régression des phénomènes hémorragiques, inflammatoirees, tromboemboliques et oedémateux, c'est à dire entre 5 et 15 jours.
En dehors de l'ischémie et de l'ouverture cutanée qui relève d'un traitement immédiat, on optera pour un traitement chirurgical le plus précoce possible s'il existe une incarcération source d'irréductibilité ou d'incoercibilité (incarcération articulaire du Ligament Collatérale Médial, condyle bloqué dans une boutonnière capsulaire), une lésion ostéochondrale, une rupture de l'appareil extenseur ou une avulsion osseuse d'une insertion ligamentaire.
2- Quels greffons pour quelles greffes ligamentaires ?
Cela dépend naturellement des lésions présentes, en particulier sur le système extenseur qui contre-indique alors son utilisation. Cela dépend également des voies d'abord cutanées. Par exemple, si l'on aborde le plan inerne , on pourra aisément prélever les ischio-jambiers. Si les allogreffes ne sont pas en vogue en France, il n'en est pas de même dans les pays européens. Pour certains, le ligament synthétique garde une place en substitution ou en renfort du LCP qui peut être suturé ou réinséré car son potentiel de cicatrisation est important (figure n°17). Pour le ligament croisé antérieur (LCA), le choix doit se faire entre les tendons du système extenseur homolétéral (souvent lésé) ou controlatéral, les tendons de la patte d'oie, ou une allogreffe. Lerat propose d'utiliser une technique à transplant unique de système extenseur pour reconstrurie les 2 ligaments croisés
Notre étude très polymorphe quant au type de ligamentoplastie utilisée, n'a pas permis de trancher, les résultats étant globalement comparables. Le choix est plus difficile en cas de réparation des deux ligaments croisé, car tout prélèvement homolatéral supplémentaire aggraverait les trouble trophiques et la raideur post-opératoire.
3- Comment régler la position antéropostérieure du genou ?
Le "point zéro" est une position idéale qui permet un repositionnement et une cicatrisation en bonne place des formation périphériques. Ce réglage est difficile, débutant par la mise en tension du LCP, proche de l'extension. Il faut prôner une mobilisation précoce car cette double ligamentoplastie est enaissante.
Une broche tibio fémorale peut être préférée si l'on renonce à une mobilisation précoce. Lorsque l'on choisit une immobilisation post-opératoire, une rééducation en décubitus ventral peut être entreprise entre 0 et 06°.
4- Les lésions périphériques par décollement guérissent sans traitement chirurgical et sans séquelle à condition que le "point zéro" soit rétabli. Elle ne doivent pas être abordées. Le lésions par bâillement doivent être réparées par simple affrontement suture ou par réinsertion transosseue, agrafage en cas d'avulsion, voire ligamentoplastie en respectant le plus possible l'isométrie (photographie n°18). Le résultat en termes de laxité frontale postérieure résiduelle. Cela impose de corriger impérativement la laxité postérieure avant la cicatrisation des formations périphériques.
Les ménisques doivent impérativement être respectés, et si nécessaire suturés. Le taux de résection, très élevé dans les interventions réalisées en urgence, explique probablement le taux d'arthrose élevé de la série de l'ESSKA (43% à 10 ans de recul).
La voie d'abord est dictée, prélèvement des transplants et forage des tunnels exclus, par la classification proposée basée sur la présence de lésions par bâillement qui doivent être impérativement réparées. Ainsi, une lésion bicroisée simple interne doit être abordée en interne, une bicroisée combinée externe abordée en externe, et une bicroisée pure non abordée en périphérie.
Conclusion
Les lésions bicroisées du genou sont des lésions rares. La priorité doit aller au bilan vasculaire, car on connaît la fréquence et la gravité des lésions de l'artère poplitée. Le bilan lésionnel ligamentaire doit être précis, reposant sur l'examen clinique, radiographique et si possible sur langio-IRM. Il va permettre de classer ces lésions en fonction des atteintes ligamentaires périphériques.
Le traitement orthopédique pure est le plus souvent réservé au polytraumatisé, au sujet âgé, en l'absence de complication ostéo-articulaires, cutanée ou vasculo-nerveuse.
Bien controversé, le traitement chirurgical, véritable "plâtre interne" doit être privilégié car c'est le seul moyen de restituer l'anatomie. Son principal impératif est d'annuler la translation tibiale postérieure car c'est le seul moyen de restituer l'anatomie. Son principal impératif est d'annuler la translation tibiale postérieure, garantissant ainsi un meilleur résultat anatomique sagittal et frontal, en utilisant soit une reconstruction primaire ou une suture associée à un renforcement par le LCP, soit une double ligamentoplastie en urgence différée plus stabilisante mais plus enraidissante, bien qu'autorisant une mobilisation précoce. En effet, la révision de cas a conduit au constat d'échec des réparations du pivot central par les sutures simples ou renforcées, ce que corroborent les études de SHELBOURNE (26) ou de KELLERS.
L'évolution arthogène est importante du fait des lésions ostéochondrales et méniscales associées, arthrose surtout interne, parfois globale. Le pronostic fonctionnel est loin d'être catastrophique, ce qui correspond à une diminution des ambitions sportives et physiques avec le recul.


 THE INTERVENTION meniscal (Continued)
THE INTERVENTION meniscal (Continued)
